杨铮医生的科普号
- 精选 糖尿病足选择微创效果好,痛苦小,恢复快
手术怎么治好糖尿病足? 绝大部分糖尿病足患者都可以做微创介入手术,只有少数病情非常严重、血管闭塞程度较高,或者病情比较复杂的患者需要开刀做搭桥手术,甚至联合两种手术来治疗。 最常用的微创介入手术是球囊扩张术,这种手术是在大腿根的动脉上扎一个针眼,把一根非常细的导丝从这个针眼穿进去,沿着血管穿过堵塞的部位,在这里释放一个球囊,球囊充气后,就会将狭窄或者堵塞的管腔撑开,然后再将球囊和导丝全都取出,就能让血管保持通畅了。手术过程中,不管闭塞程度有多高,只要导丝能够穿过闭塞部位,就有望疏通血管。 有时候为了防止疏通的血管再次闭塞,还会放支架撑住血管;或者在用球囊扩开血管时,涂一层防止血管堵塞的药物(即药物球囊),延缓管腔内的动脉粥样硬化斑块再次生成,药物球囊的费用还可以医保报销。 另外,必要时为了更好地扩张血管,还会使用斑块旋切装置、血栓抽吸装置,先将动脉粥样硬化斑块取出来,再用球囊扩张或者安支架,效果会更好。 有的糖尿病足患者已经截去了小脚趾,还要做介入手术疏通血管吗?如果没有疏通血管,有什么后果? 如果糖尿病足患者已经截去了小脚趾,还是要找血管外科医生评估下肢血管的堵塞程度。如果堵塞非常严重,只有通过手术把血管疏通了,才能阻止病情进展。 需要强调的是,糖尿病患者脚趾出现破溃时,不要轻易截去小脚趾。因为就算截掉小脚趾,下肢血管依旧是堵着的,下肢供血不够,术后伤口不容易愈合,就可能引发感染,甚至形成更大的创面。 如果下肢动脉血管多个位置都有闭塞,是不是都要扩张开?还是只需要扩张主要的几根动脉? 当下肢动脉有多处闭塞时,医生会通过专业的评估,帮助患者将血管疏通到比较满意的状态。但并不是说所有的血管都要疏通。 如果把下肢动脉比作一条河,这条河分为上游、中游和下游。上游指大腿根以上的腹主动脉和髂动脉,中游指分布在大腿部分的动脉,下游就是从小腿延续至脚的动脉。 当患者还处于间歇性破行期,病情比较轻时,如果出现了多个位置的血管闭塞,那么,手术只需要疏通上游和中游部分的血管,让流到下肢的血液够用就行。手术后再通过运动促进小腿的侧支循环,让下游其他没有闭塞的血管发挥作用。 如果患者的病情已经很严重了,发生了破溃、感染,到了静息痛期甚至坏疽期,此时要是有多个位置的血管闭塞,就要通过手术把尽可能多的血管疏通,包括下游堵塞的血管。 球囊扩张后的效果能维持多久?会不会再次闭塞?又堵了该怎么办,还能疏通吗? 虽然球囊扩张可以疏通堵塞的血管,恢复下肢的血供,但是目前为止还没有有效方法能逆转下肢动脉粥样硬化的进展。因此,单纯地球囊扩张后就容易发生再次堵塞。 至于球囊扩张后的效果能维持多久,还与患者的自我管理有关。如前所述,引起下肢动脉硬化闭塞症的因素包括高血压、高血糖、高血脂和抽烟。患者做了球囊扩张手术后,如果注意控制好血压、血糖、血脂等指标,同时戒烟,动脉粥样硬化进展就不会太快,球囊扩张的疗效就能维持得比较持久。 当然,即使发生了再次狭窄和堵塞,也不必太担心,通过再次手术,还是可以疏通血管的。 什么情况下需要安装支架? 如果下肢动脉堵塞比较严重,虽然球囊可以把血管扩张开,但球囊撤走后,血管又立马回缩了,这时就需要放支架,来让血管保持通畅状态。这个手术还是用导丝把球囊和支架送到堵塞的血管处,球囊充气后,支架也会被撑开,紧贴着管腔内壁,然后撤掉导丝和球囊,把支架留在血管里,以达到持续支撑血管的作用。 如今又出现了一种药物球囊,可以达到和安装支架相同的效果,还能避免在身体内留置异物。 但是患者到底适合使用药物球囊还是适合安装支架,还得看血管的情况。前面我们将下肢动脉分为上游、中游和下游,根据目前的临床经验,上游和中游的血管,血流比较急,更需要支架支撑血管,加上这里的血管比较粗,这些位置放支架的效果比较好;下游的血管比较纤细,往往使用药物球囊的效果更好。 是否需要放支架,以及放多少个支架是术前就能判断,还是手术过程中才能决定的? 手术前,医生会初步拟定手术计划,通过术前的检查来判断哪些位置需要放支架。 当然,最终要在哪里放多少个支架,还得看下肢动脉造影的结果。手术过程中,有经验的医生会根据临场情况调整手术计划,让患者获得最佳疗效。 微创介入手术中,放支架与不放支架相比,手术的效果和花费有什么不同? 放支架会增加手术的费用,支架的费用与安装的数量有关,不过目前手术的费用医保是可以报销一部分的。 从手术效果上来看,得看术后血管疏通的情况。如果球囊扩张手术后,血管很快又塌陷甚至堵塞,就有必要安装支架,让管腔保持良好的形态。 如果扩张了血管,也放了支架,还会有截肢的风险吗? 扩张了血管,放了支架,并不代表治疗的结束。患者还需要针对创面进行治疗,并且控制好血糖,一定要戒烟。如果后期创面愈合了,血糖也控制得比较好,就能避免截肢了。必须综合治疗,糖尿病足才能保肢。 同时,为了防止再次狭窄甚至堵塞,患者还需要定期复查复诊,生活中还要将血糖、血压、血脂控制在正常范围内,坚持走路锻炼,才能降低糖尿病足的风险。 建议患者在术后一个月、三个月、半年和一年时,以及每年都定期复查下肢血管情况。特别是术后第3个月、第6个月以及术后1年这三个时间点,是下肢血管再次狭窄或者闭塞的高发时期,需要特别注意。
杨铮 副主任医师 保定市第二医院 血管外科1813人已读 - 精选 吸烟为何导致血管病变及危害
吸烟与心肌梗塞(MI)、中风、外周血管疾病、心房颤动、猝死、心力衰竭以及冠状动脉血运重建术后血栓形成率增加有关。戒烟是吸烟者为保护和增强心血管(CV)健康而采取的最重要的一步。美国公共卫生服务临床实践
杨铮 副主任医师 保定市第二医院 血管外科2062人已读 - 精选 心脏不好的表现
1.有胸闷、心慌、胸痛的症状,就是心脏病吗? 不一定。心脏病的常见症状包括胸闷、心慌、胸痛,但出现这些症状,不代表就是心脏病,也可能是神经功能调节失衡所引起。另外,剧烈运动、过度劳累时也会出现胸闷、心慌,但需要区别的是,非心脏器质性病变引起的胸闷、心慌持续时间不会很长,休息后可能就会好转,而心脏病患者活动量大时会加重不适。因此建议,出现该症状的人应该去医院进一步诊断,以明确是否有心脏病变。 2.有的年轻人经常心跳加速,这是心脏病变的信号吗? 出现这种情况的年轻人,多数可能不是心脏疾病,尤其是年轻女性。另外,没有基础疾病的人在情绪波动、精神紧张、受到惊吓、运动后、过量吸烟、喝酒后,都可能出现心跳加速的情况,如果在上述条件下出现这些症状,不用太担心。但心率过快肯定不好,如果成人每分钟心跳超过100次,就算心动过速,容易增加心血管疾病发病风险,因此我们应该学会控制情绪、适度运动、戒烟限酒。 3.心里经常咯噔一下,感觉像是停跳了,这是得了心脏病吗? 这个问题应该引起重视,可能是早搏。早搏的发生率很高,健康人和有心脏疾病的人均可发生,精神压力大、饮酒、喝咖啡、睡眠差等因素是诱因。早搏有良性和恶性之分,没有心脏病的早搏是良性的,如果症状不明显,对生活没有影响,可不用治疗。但如果是冠心病、高血压等引起的早搏,应该引起足够重视。因此,发现早搏还是应该去医院,让医生检查是否有心脏基础疾病。 4.一感冒就不舒服,感到心慌、胸闷、气短,这跟心脏有关吗? 有一定关系。感冒发烧后出现胸闷、气短等症状,建议到医院做心电图,如果发现早搏、传导阻滞等,要警惕病毒性心肌炎。但不用过于紧张,因为大多数人的不适是一过性的,真正发生重型病毒性心肌炎的人很少。 5.什么症状应该怀疑是心脏病? 心脏病的表现非常多,例如冠心病、心绞痛患者除了胸闷、心痛、心慌、气短、嗓子发紧等症状外,还可能有胃痛、腹痛、头晕、腹胀等不典型心绞痛的表现。 6.预防心脏疾病最有效的方法是什么? 简单来说就是两种:一是改变生活方式,戒烟戒酒、适当运动、饮食有规律、荤素搭配、少吃油腻;二是高危人群循证用药,比如有高血压的人要按医嘱规律服用降压药,有糖尿病的人要控制好血糖,血脂高的人要管好血脂等。
杨铮 副主任医师 保定市第二医院 血管外科8753人已读 - 精选 不要让蚯蚓爬上您的双腿~微创治疗下肢静脉曲张
下肢静脉曲张是外科疾病,俗称“老烂腿”,有家族遗传史,大多是因为日常生活不良习惯,如久站久坐、重体力劳动或凉水刺激引起静脉瓣膜功能破坏,血液倒流,静脉高压,严重者可出现肢体红肿、疼痛、皮肤变黑、瘙痒、
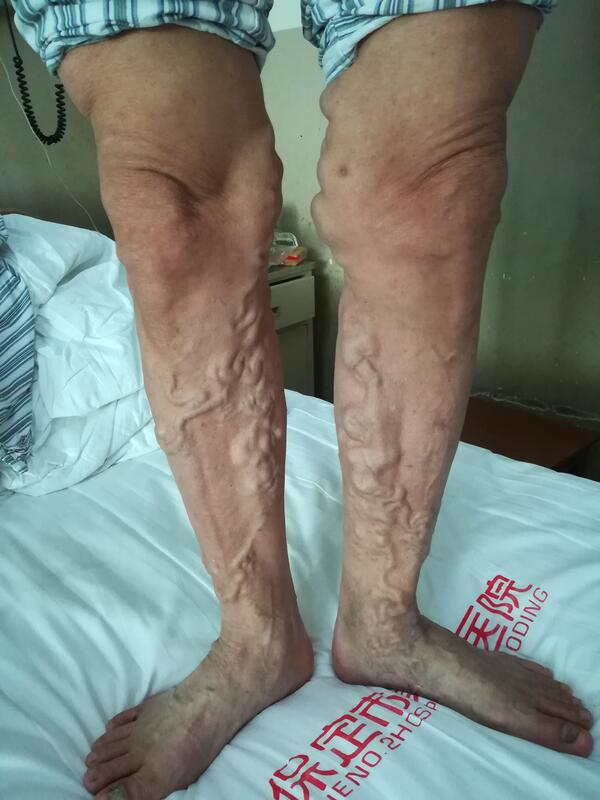 杨铮 副主任医师 保定市第二医院 血管外科1855人已读
杨铮 副主任医师 保定市第二医院 血管外科1855人已读 - 精选 不要小觑的腿肿~深静脉血栓的致命风险
如果您的下肢出现不明原因肿胀,尤其是单侧,建议立刻停止走路,尤其不要按摩挤压,由家人送您到就近医院,行下肢深静脉彩超检查,排除血栓,避免出现严重的后果。血栓脱落后顺着血流会到达肺动脉,影响肺部血氧交换
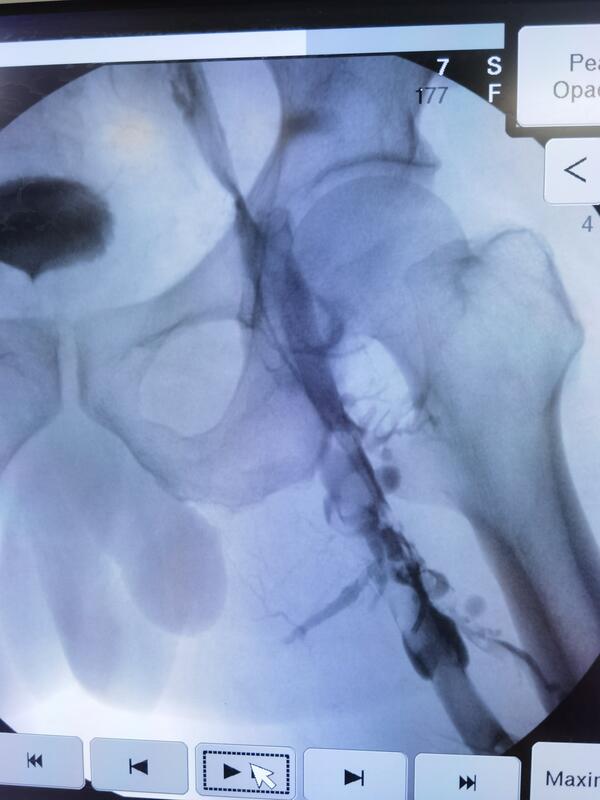 杨铮 副主任医师 保定市第二医院 血管外科1221人已读
杨铮 副主任医师 保定市第二医院 血管外科1221人已读 - 精选 介入治疗方法拆除体内不定时炸弹~腹主动脉瘤
腹主动脉瘤的发现具有偶然性,如体检、其他疾病检查时候做彩超或CT、自觉腹部搏动包块等,一般症状不典型,但是危害确极大,可伴有腰疼、腹痛、输尿管积水、肠梗阻、下肢动脉栓塞,严重者出现破裂会直接导致丧命。外科治疗方法有开腹行人工血管置管或介入放置覆膜支架腔内治疗。前者并发症多,痛苦大,风险高,后者恢复快,痛苦小,住院时间短。 手术过程释放前 释放前 支架释放中 释放后 动脉瘤治愈 保定市第二医院血管外科地址:保定市第二医院东风西路338号
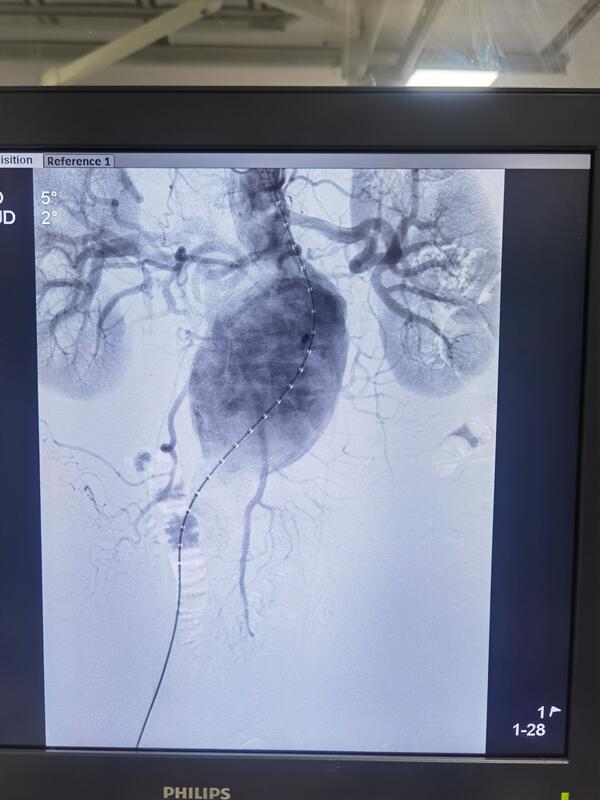 杨铮 副主任医师 保定市第二医院 血管外科847人已读
杨铮 副主任医师 保定市第二医院 血管外科847人已读 - 精选 主动脉夹层动脉瘤的介入腔内治疗
主动脉夹层动脉瘤是血管外科最为凶险的急症,除患者自觉胸背部撕裂样剧烈疼痛外,还可以伴有晕厥、四肢麻木、乏力等,甚至有濒死感。多发生在有高血压、吸烟史、重体力劳动、肥胖等人群,大多以为心脏疾病就诊,难以
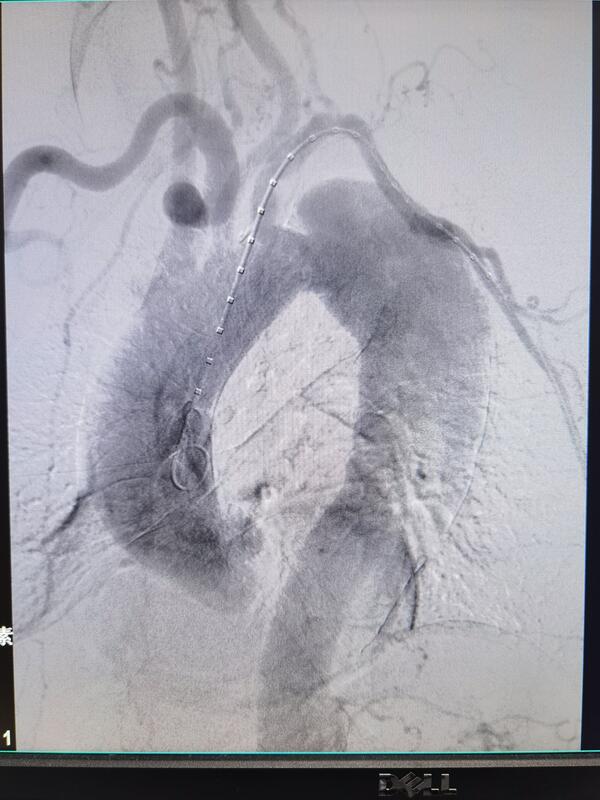 杨铮 副主任医师 保定市第二医院 血管外科804人已读
杨铮 副主任医师 保定市第二医院 血管外科804人已读 - 精选 糖尿病足尽快手术可避免截肢(趾)
糖尿病足什么时候手术效果最好?出现哪些症状就非手术不可了? 俗话说“上医治未病”,如果糖尿病患者将血糖控制得比较平稳、理想,那么就可以延缓动脉粥样硬化的发生,预防下肢动脉闭塞。如果血糖控制得不够理想,就容易造成下肢动脉闭塞,形成糖尿病足。 下肢动脉闭塞症分为间歇性跛行期、静息痛期和坏疽期。如果糖尿病患者晨练或散步时,发现走四、五百米就觉得小腿肚子“转筋”、疼痛,没法继续走下去,只能停下来揉揉腿才能接着走;走了同样距离后,再次出现同样的症状,走不动路。这就称为间歇性跛行期,此时必须重视起来,越早治疗,效果越好。 当患者每次只能走十几二十米,甚至不走路时下肢也疼,就到了静息痛期,说明血管堵塞很严重了,面临着截肢风险,这个时候就必须做手术疏通血管了。 坏疽期就是脚部的皮肤和深部组织因为得不到有效供血而坏死,出现了坏疽,此时疏通血管可能已经不奏效了。 如果创面已经感染了,可以手术吗? 其实,正是因为创面感染了,才需要去做手术疏通血管。如果血管没有疏通,脚部没有新鲜的血液和养分,创面还是很难愈合。所以创面发生了感染,是必须手术的标志之一。 下肢血管闭塞的程度会影响手术效果吗?会不会手术后,溃疡还是好不了? 下肢血管闭塞比较严重时,确实会增加手术难度,血管不容易疏通,而且可能影响术后的效果。如果在下肢动脉闭塞不是很严重的时候就疏通血管,手术难度没那么大,效果也会好一些。 至于手术后溃疡能不能好,取决于治疗是否及时。当脚部溃疡创面比较小,破溃程度比较轻的时候,疏通了下肢血管,再加上专业的护理,溃疡就会容易好。当脚部破溃面积太大,甚至已经发展成坏疽了,就算疏通血管,脚部创面还是很难好起来。 若下肢动脉CTA检查结果中,胫后动脉闭塞程度在80%以上,能说明什么? 下肢主要分布着三支主要动脉,胫后动脉就是其中一支。如果仅仅是胫后动脉这一支血管闭塞程度超过80%,而运动或者休息时都没有任何明显不适,说明下肢的其他动脉还能提供良好的血供,不算太严重。此时医生往往会建议患者多走路、运动,促进侧支循环。 如果患者胫后动脉闭塞超过80%,而且这一支动脉供血的区域已经出现了破溃、疼痛,说明病情比较严重了,需要手术疏通血管。 如果下肢动脉血管有的已经完全闭塞了,还能手术保肢吗? 目前在专业的血管外科,就算动脉闭塞程度超过80%,甚至完全闭塞,依旧有机会通过微创手术疏通血管。 如果下肢动脉CTA检查显示多个位置都有闭塞,还能手术保肢吗? 如果下肢动脉多个位置都有闭塞,也可以在一次微创介入手术中全都疏通。如果微创介入手术无法疏通血管,还可以开刀做人工血管搭桥手术。后者是用一根人工血管,或者患者体内其他地方的血管,在血管堵塞的地方建个“桥”,让血液从“桥”上流过去。 另外,还有些病情比较复杂的患者,医生会综合运用微创介入和搭桥这两种手术方式,来打通血管。比如我曾遇到一个患者,病情非常复杂,安排在我们科的杂交手术室做手术,这个手术室一方面可以微创介入手术,同时还可以在麻醉师的配合下,开刀做搭桥手术。最终这位患者恢复了下肢的血供,避免了截肢。
杨铮 副主任医师 保定市第二医院 血管外科1171人已读 - 精选 糖尿病患者的自我血管防护
糖尿病作为三大慢性病之一,想必是无人不知无人不晓,但是,对于糖尿病的危害,能够充分认识的就不多了,尤其是个别“糖友”,认为没有不适就不用控制血糖,殊不知,等到不适就一切都晚了,这其中一个很严重的并发症就是---糖尿病下肢血管病变! 什么是糖尿病下肢血管病变? 糖尿病下肢血管病变,是糖尿病血管并发症的一部分,主要指下肢动脉病变,虽然不是糖尿病的特异性并发症,但糖尿病患者发生下肢动脉病变的风险较非糖尿病患者明显增加,使下肢血管病变的发病年龄更早、病情更严重、病变更广泛、预后更差。下肢动脉病变是外周动脉疾病的一个组成成分,表现为下肢动脉的狭窄或闭塞,糖尿病患者由于代谢不正常和血流动力学,血液流变学改变容易发生动脉粥样硬化。随着患者的血糖增高,发生动脉粥样硬化的危险性就会增加。 在2型糖尿病病人,糖耐量低减病人动脉粥样硬化的发病率比正常人要高。在糖耐量正常的情况下,其心脏病的发生率为6.3%,而在糖耐量低减或II型糖尿病患者中,心脏病的发病率要提高到23.6%和29.5%。 糖尿病下肢血管病变会有什么后果? 众所周知,一旦动脉堵塞,血液就无法通过抵达相应组织,它们营养的器官组织就可能出现缺血,甚至坏死。大家常说的冠心病、脑梗塞,就是因为心脏和大脑的动脉病变引起的。而糖尿病下肢血管病变在发病原理上,与这类心脑血管疾病相似。当这种情况发生在下肢动脉时,腿脚的皮肤、肌肉以及神经缺乏足够的血液供应,会出现皮肤破溃、神经病变,同时糖尿病足以及截肢的风险会明显增加。 相应的,如果糖尿病病人出现了下肢血管病变,就应该及时去筛查脑血管、心血管,因为,这些病变往往并存! 糖尿病下肢血管病变会有什么表现? 在病变早期,大部分患者可能没有任何症状。研究表明只有10%~20%的患者会出现以下症状:行走后腿脚疼痛、酸胀,休息后好转,方可继续行走,主要是由于下肢血管硬化,导致血管腔狭窄、闭塞,在运动时肌肉会收缩,狭窄的血管腔不能供应足够的血液,使得缺血的症状加重,表现为“腿疼、走路瘸”的症状。如果休息一会,肌肉放松、血运好转了,疼痛就会减轻或消失。如此反复,医学界管这种现象叫做“间歇性跛行”,是外周动脉缺血性疾病的典型表现。另外还有趾甲粗糙易折断,腿脚皮肤常常干冷龟裂;腿脚发凉,特别是抬高腿脚时皮肤发白,足背动脉搏动减弱等症状。 疾病进展到中晚期,这些症状就愈发明显,甚至在休息时,也会出现腿脚疼痛不适,甚至破溃、坏疽。 如此可怕,如何预防? 根本目的在于预防全身动脉粥样硬化疾病的进展,预防心血管事件,预防缺血导致的溃疡和肢端坏疽,兼以改善间歇性跛行。 首先,严格控制危险因素,即纠正不良生活方式,如戒烟、限酒、控制体重。严格控制血糖、血压、血脂等。血糖控制目标为空腹血糖4.4~7.2mmol/L,餐后2小时血糖<10mmol/L,糖化血红蛋白<7%;血压控制目标为<140/80mmHg;血脂控制目标为LDL-C<2.1mmol/L,这样有助于防止或延缓糖尿病下肢动脉病变的发生。 年龄50岁以上的糖尿病患者,尤其是合并多种心血管危险因素者,如无药物禁忌证,都应该口服阿司匹林以预防心血管事件。建议应用小剂量阿司匹林,阿司匹林的剂量建议为75~100mg/d,对于阿司匹林过敏者或合并有溃疡者,服用氯吡格雷。 50 岁以上确诊的糖尿病患者,应该常规进行下肢动脉病变的筛查。 对于合并心脑血管疾病、高血脂、高血压、吸烟或得了糖尿病 5 年以上的糖尿病患者,也应该每年至少筛查一次,以早发现、早治疗。
杨铮 副主任医师 保定市第二医院 血管外科1171人已读 - 精选 心掉到肚子里~重视身体内的不定时炸弹——腹主动脉瘤
这是一副血管造影图,可以看到下方的血管明显的变粗了,这就是腹主动脉瘤,它不是实际意义上的肿瘤,是因为一些因素导致的动脉增宽,扭曲,扩张。往往通过体检或者自觉肚子里有一个心脏在跳而发现。主要危害是破裂出
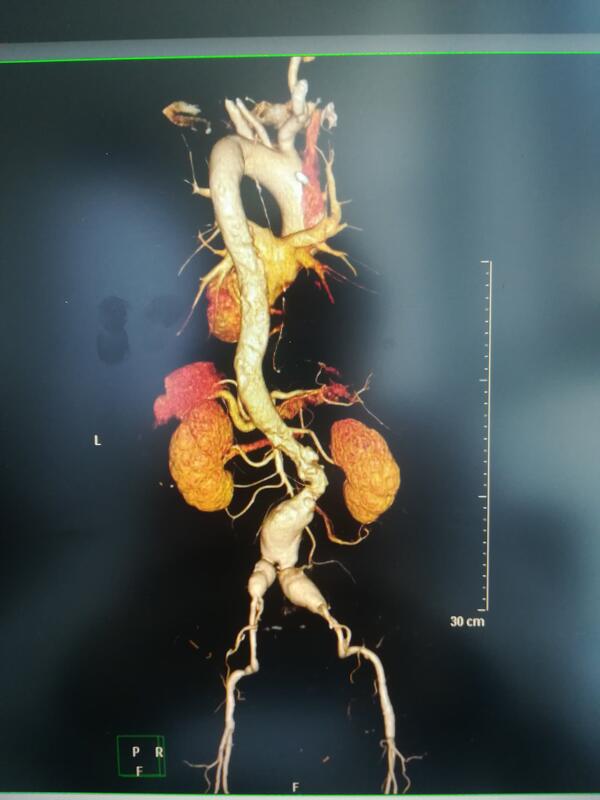 杨铮 副主任医师 保定市第二医院 血管外科1739人已读
杨铮 副主任医师 保定市第二医院 血管外科1739人已读





